虫歯の進行は、たとえば青虫が葉っぱを食べるように、虫歯菌が歯をせっせと食べて穴が広がるような進行形態はとりません。
歯の表層のエナメル質はハイドロオキシアパタイトという結晶構造を主体にできています。(象牙質ではエナメル質より有機成分が多くなります。)
虫歯は下図のように
酸で結晶中のカルシウムが溶け出すと 2の様に結晶が崩れだします。さらに酸の侵食をうけると、3のように歯の表面構造が崩れだし微細な形態的変化が現れだします。そして4の様な齲窩(虫歯の穴)と発展していきます。
当然のことながら病気を診断する目的は、その病気にあった治療方法を決めるためです。
いろいろな病気を診断をする立場としては病因論的(原因をつきとめる)立場と形態学的(見た目の変化を区別する)立場に大別できます。
現在、虫歯の診断は主に形態学的立場が主流となっています。つまり虫歯の深さを区別することにより、処置方針(どうやってつめるのか、神経を取るかなど)を決めるためです。それはそれで意味のあることですが、いくら虫歯の深さをみても虫歯になった原因をつきとめることはできません。しかし一般の臨床(実際の治療場面)では病因論的立場の診断はあまり行われていないのが現状といえます。
病因論的立場での虫歯の考え方は他にページで解説することとし、このページでは形態学的立場より虫歯の診断を解説いたします。
虫歯の進行は、たとえば青虫が葉っぱを食べるように、虫歯菌が歯をせっせと食べて穴が広がるような進行形態はとりません。
歯の表層のエナメル質はハイドロオキシアパタイトという結晶構造を主体にできています。(象牙質ではエナメル質より有機成分が多くなります。)
虫歯は下図のように
酸で結晶中のカルシウムが溶け出すと 2の様に結晶が崩れだします。さらに酸の侵食をうけると、3のように歯の表面構造が崩れだし微細な形態的変化が現れだします。そして4の様な齲窩(虫歯の穴)と発展していきます。
虫歯の診断は、単に歯にある穴の有無やその大きさを見て診断できるわけではありません。
図1で見てきたように 虫歯は歯の結晶の微細な変化からはじまり、目で判別できる穴になるまで連続的な変化をたどります。したがってどこからを虫歯と呼べるかは微妙に意見の分かれるところです。
虫歯を正確に診断するためには、歯科医は視診(目で見える変化)、探針という細い針金での触診(さわった変化)、レントゲン写真による検査といった手段を用います。
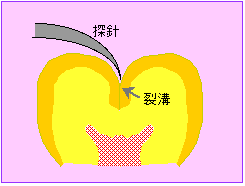 図2
図2虫歯診断の教科書ではこの探針を溝に刺して引き抜くときに粘つくような感触があれば虫歯(C1:シーの1)と判断することになっています。しかしこうした探針の用い方は、図1の2の状態を無理に4の状態のようにしてしまう危険がり、慎重でなくてはなりません。図1の2の状態は削ってつめなくても、適切な予防策がとられれば再石灰化という現象によって十分もとにもどる可能性のあるところですが、4の状態になれば削ってつめる必要性が出てきます。
虫歯の進行度をあらわすために、このC1「シーイチ」C2「シーニ」・・・C4「シーヨン」という分類方法が、歯科検診などで比較的よく用いられます。
この分類方法は
図3
と分類されます。この分類方法も病変が連続的に変化するためはっきりとした境界線を引くことはできません。また視診だけでは判別することも難しく、レントゲンを撮影してみないと、正確な診断は下せません。
またC1と健全の間にグレーゾーンがあり、実際の臨床ではどう診断をつけたらよいのか迷うところです。
近年、学校歯科検診では先に述べた「粘つく感じ」があっても、明らかなエナメル質の軟化や実質欠損が確認できないものは、要観察歯CO「シーオー」として扱うことになっていますが、これもまた正確に区別することは難しいといえます。
以上見てきましたように、虫歯の診断はさほど容易でないことがおわかり頂けると思います。
特に健全な状態から虫歯と呼べる状態までのグレーゾーンの診断は、慎重でなくてはなりません。なぜならこの範囲の虫歯は適切な予防策をとれば再石灰化の力により削って詰める必要がないのですが、(反論もあるかもしれませんが)検診で虫歯のレッテルがつけられてしまうと、一般的には削って詰めてもらわないと心配になってしまします。
ところが、一般的に行われる集団歯科検診では次のような理由により正確な診断、特にグレーゾーンの診断は、かなり困難と思われます。(もちろん状況の差はありますが)
- 学校の保健室の様な場所は、照明が不十分でよく見えない。
- 歯の溝などに、唾液や歯垢がある場合が多く、またスリーウェーシリンジ(圧搾空気でショワッとやる機械)がない場所がほとんどで、よく見えない。
- 座った姿勢で向かい合って検診することが多いが、この姿勢で上の奥歯の噛み合わせの面を見るのは至難の技
- 学校検診などでは決められた時間で、決められた人数をみなくてはならないので落ち着いて見ていられないことが多い。
というわけで、ただでさえ難しい虫歯の診断は、集団検診となるとさらに難しくなると思われます。(もっとも大学の研究室が、疫学調査の目的で行う集団検診などは別格ですが)
集団歯科検診では、「検診結果のお知らせ」と称した治療勧告書が渡され、歯科医の治療済み証明書の提出が求められる場合が多いようです。もちろん大きな虫歯があれば早く治療を受けるべきです。
しかし上述のようにグレーゾーンの虫歯の診断はあいまいになることがあるので、たとえ治療勧告書をもらっても、削って詰めることには慎重でなくてはなりません。
また逆に「虫歯なし」といわれても、歯の間の見にくい部分の虫歯が見落とされることもあるので注意が必要です。
と考えると集団歯科検診はいったいどのような意味があるのでしょうか。
検診で虫歯があってもなくても歯科医院でじっくりと見てもらうのがよいでしょう。
日本は主要先進国のなかでは虫歯予防が遅れた国と言われています。WHOは12歳児の一人平均DMFT(虫歯の歯、及び詰めたり抜かれた歯の合計本数)の目標を3以下としています。たとえばスウェーデンでは1993年に2.0となっています。しかし日本は1993年の歯科疾患実体調査で3.64でした。この数字は日本の虫歯予防の立ち後れを物語っております。
さてこれらの国ではどのように虫歯の診断がなされているのでしょうか。下図のような分類が用いられています。
図4
正確をきすためスウェーデン、ルンド大学のホームページの原文を引用し簡訳を付しますと
Enamel caries:(エナメル質齲蝕)
Dentine caries:(象牙質齲蝕)
とされています。
ちなみにスウェーデンではD1,D2は予防の対象となり公式の歯科疾患統計では虫歯として取り扱われていないので、DMFT にも含まれないそうです。
虫歯は簡単に診断を下せるものではありません。特に初期の虫歯は診断が難しいといえます。
それを削って詰めるべきなのか、予防策をとって経過観察をすべきなのか虫歯のリスク因子などもふまえて的確な診断を下さなくてはなりません。
齲蝕の診断について、比較的わかりやすく、なお科学的にまとめられたものとして
などいかがでしょうか。